
Die Angst vor Krebs ist die größte Krankheitssorge von Menschen in Deutschland. Kein Wunder, hat doch jeder jemanden im Bekannten- oder Verwandtenkreis oder ist gar selbst betroffen. Doch gerade in der Krebstherapie wurden in den letzten Jahren enorme Behandlungsfortschritte erzielt. Beispiel Lungenkrebs, eine der häufigsten Krebsarten in Deutschland und die weltweit tödlichste. Noch vor zehn Jahren blieb Betroffenen mit dieser Diagnose oft nur ein Jahr. Heute sind es fünf Jahre und mehr.
Nicht nur die Überlebensraten haben sich verbessert, auch das Leben mit der Krankheit ist durch neuartige Therapien verbessert worden.
Was steckt dahinter? Ein fundamentaler Blickwechsel, der durch Genetik und Molekularbiologie ermöglicht wurde. Die große Überraschung: Kaum ein Tumor gleicht dem anderen. Molekularbiologisch gesehen, gibt es nicht „den“ Lungenkrebs, „den“ Brustkrebs oder „den“ Darmkrebs und auch nicht „das“ Krebsgeschwür im Sinne eines homogenen Gebildes. Stattdessen können sich Tumoren derselben Krebsart bei verschiedenen Menschen genetisch unterscheiden und werden von verschiedenen, außer Kontrolle geratenen Zellmechanismen getrieben.
Auf diese Zellmechanismen zielen moderne Therapien ab. So komplex der Krebs, so vielfältig die potenziellen medikamentösen Angriffspunkte. Allein beim nichtkleinzelligen Lungenkrebs – er stellt etwa 85 Prozent aller Lungenkrebsfälle – werden inzwischen mehr als zehn Subgruppen unterschieden und je nach Treibermutation benannt: Hinter einem EGFR-positiven nichtkleinzelligen Lungenkrebs steckt ein überaktiver Wachstumsfaktor namens „Epidermal Growth Factor“ (EGF). Hinter ALK-positivem Lungenkrebs steckt das mutierte ALK-Gen, das zu abnormalen ALK-Proteinen führt, die das Wachstum der Krebszellen treiben. Entsprechend gibt es weitere Bezeichnungen wie ROS-1, BRAF oder K-Ras.

» Wir stehen an der Schwelle zu einer wirklich personalisierten, individuellen Krebsmedizin. « Patrick van der Loo, Deutschland-Chef des forschenden Pharmaunternehmens Pfizer
Ein besseres Verhältnis von
Wirkung und Nebenwirkung
Moderne Krebstherapien setzen also an molekularen Besonderheiten eines Tumors an. Zwar sind die Patient:innengruppen oft klein, aber die Therapie ist dafür umso effektiver. Prognose und Lebensqualität verbessern sich für viele Patient:innen erheblich, auch in späteren Stadien der Erkrankung. „Wir stehen an der Schwelle zu einer wirklich personalisierten, individuellen Krebsmedizin“, sagt Patrick van der Loo, Deutschland-Chef des forschenden Pharmaunternehmens Pfizer. „Wir sehen große Chancen für die Therapien der Zukunft und haben einen Schwerpunkt in der Krebsforschung gesetzt.“
Global investiere Pfizer 40 Prozent seiner Forschungs- und Entwicklungsausgaben in die Onkologie und führe derzeit mehr als 50 Entwicklungsprogramme für neuartige Krebstherapien durch. Es werde mit mehr als 25 Zulassungen in den kommenden fünf Jahren gerechnet. Das Unternehmen konzentriere sich auf einige der weltweit häufigsten Krebsarten, darunter Brust-, Lungen-, Blut- sowie Urogenitalkrebs.
0%
des Budgets für Forschung und Entwicklung investiert Pfizer in die Onkologie.



Dabei gilt grundsätzlich das Ziel: mehr Wirkung bei weniger Nebenwirkungen. Sehr deutlich wird dies bei sogenannten Antikörper-Wirkstoff-Konjugaten (von lateinisch „conjugare“ = „verbinden, zusammenschließen“, englisch: Antibody Drug Conjugates, ADC), die u. a. chemotherapeutische Stoffe direkt in die Krebszellen bringen. Klassische Chemotherapeutika schädigen auch gesunde Zellen und können deshalb nicht so hoch dosiert werden, wie es für eine optimale Wirksamkeit wünschenswert wäre. Gekoppelt an einen im Labor hergestellten therapeutischen Antikörper – ein Eiweiß –, findet die Substanz direkt zur Krebszelle und wird nur dort freigelassen. Entsprechend potenter kann der chemotherapeutische Wirkstoff sein.
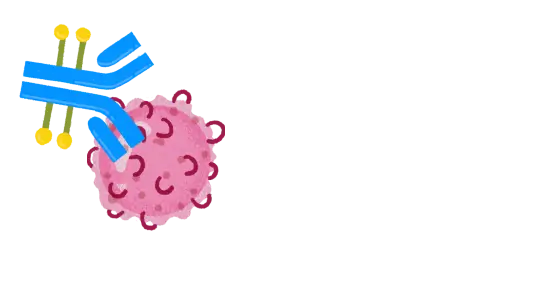






Antikörper-Wirkstoff-Konjugate bringen chemotherapeutische Stoffe direkt in die Krebszellen.


Hoffnungen ruhen auch auf den neuen Immuntherapien, die der körpereigenen Abwehr helfen, den Krebs zu erkennen und zu bekämpfen. Sogenannte bispezifische Antikörper – man kann sie sich Y-förmig vorstellen – docken mit einem Arm an den Krebszellen und mit dem anderen an den körpereigenen T-Zellen an, die als Teil des körpereigenen Abwehrsystems die Krebszellen dann gezielt bekämpfen.
Während es die Stärke von Antikörpern ist, dass sie Rezeptoren an Zelloberflächen erkennen und daran binden können, kann man mit sogenannten kleinen Molekülen auch im Inneren einer Zelle eingreifen. Sie werden beispielsweise eingesetzt, um Signalwege zu blockieren, die für das Überleben und das Wachstum von Krebszellen wichtig sind.
Alle drei Behandlungsansätze verfolgt Pfizer. Da Krebszellen ständig ihr Erbgut verändern, um zu überleben, sich zu vermehren und zu verbreiten, werden in der Praxis oft verschiedene Therapien als Kombinationstherapie neben- oder nacheinander eingesetzt. Voraussetzung für den Einsatz solch gezielter Krebstherapien ist eine molekulare Diagnostik des Tumors. „Die erste Therapieentscheidung sollte nicht überstürzt werden, denn die Ersttherapie bestimmt, welche Folgetherapien möglich sind“, rät Dr. Hagen Krüger, medizinischer Leiter der Krebsmedizin von Pfizer Deutschland. Betroffene sollten spezialisierte Zentren aufsuchen und durchaus auch eine Zweit- oder Drittmeinung einholen. „Man muss sich informiert genug fühlen, um eine individuelle Therapieentscheidung zu treffen“, so Krüger. Doch dann stehen bei vielen Krebsarten die Chancen besser denn je. „Im günstigsten Fall geht es um Heilung. Im zweitgünstigsten um Lebensverlängerung und Optimierung der Lebensqualität.“

» Im günstigsten Fall geht es um Heilung. Im zweitgünstigsten um Lebensverlängerung und Optimierung der Lebensqualität. « Dr. Hagen Krüger, Medizinischer Leiter der Krebsmedizin von Pfizer Deutschland
Wobei immer auch gesagt werden muss: Am besten ist es, wenn diese Erkrankung erst gar nicht entsteht. Ein Tumor bildet sich über viele Jahre. Da es dabei um Fehlsteuerungen von Zellen geht, kann alles, was den Zellen guttut, präventiv wirken. Die Weltgesundheitsorganisation schätzt, dass bis zu 60 Prozent aller Krebserkrankungen durch Früherkennung und gesunde Lebensführung verhindert werden können. Und hier sind die großen Schutzfaktoren eine ausgewogene Ernährung, ausreichend Bewegung, guter Schlaf, kein Nikotin, kein oder wenig Alkohol – alles, was unserer angeborenen Biologie entspricht.

0%
aller Krebserkrankungen können durch Früherkennung und gesunde Lebensführung verhindert werden.
“Breakthroughs that change patients’ lives”
Das forschende Pharmaunternehmen Pfizer arbeitet weltweit täglich daran, die Lebensqualität von Menschen zu verbessern, indem ihnen Zugang zu innovativen Medikamenten und Impfstoffen ermöglicht wird. Dabei setzt Pfizer auf Wissenschaft und ein globales Netzwerk aus Forschungs-, Entwicklungs-, Produktions- und Vertriebszentren. Es ist Pfizers Anspruch, bei der Entdeckung, Entwicklung und Herstellung innovativer Arzneimittel neue Standards zu setzen. Das gilt für ihre Qualität, ihre Sicherheit und ihren Nutzen für Patient:innen. Pfizer widmet sich einer der größten gesundheitlichen Herausforderungen unserer Zeit: Krebs.
Seit über 20 Jahren ist das Pharmaunternehmen in der Onkologie zu Hause und hat mit innovativen, zielgerichteten Medikamenten u. a. gegen Lungenkrebs, Brustkrebs und das Multiple Myelom bedeutende Fortschritte erzielt. Dafür werden 40 % der F&E-Ausgaben in die Onkologie investiert und weltweit 50 Entwicklungsprogramme verfolgt, mit 8 geplanten Zulassungen bis Ende 2028 in Deutschland.
Das Ziel von Pfizer ist es, die Überlebenschancen der Betroffenen bei den gefährlichsten Krebsarten bis 2040 zu verdoppeln.
Die Mehrzahl der innovativen Krebsmedikamente, die Pfizer in Deutschland und mehr als 180 Ländern weltweit vertreibt, wird in Freiburg im Breisgau produziert. Der Freiburger Standort ist zentrale Schnittstelle zwischen Forschung und Versorgung sowie zwischen Wissen und Wertschöpfung und eine der modernsten Produktionsstätten der pharmazeutischen Industrie. In Deutschland arbeiten mehr als 3.000 Mitarbeiter:innen an den Standorten Berlin, Freiburg und Karlsruhe. Das Werk in Freiburg ist eine der modernsten Pharmaproduktionsstätten der Welt und die größte von Pfizer für Tabletten und Kapseln. Es ist Vorreiter bei Nachhaltigkeit und Industrie 4.0.
Mehr auf www.pfizer.de. Folgen Sie uns auf LinkedIn und Instagram.






